藤沢市にある辻堂脳神経・脊椎クリニックへようこそ。院長の中川です。
骨粗鬆症は単なる加齢による「骨の老化現象」ではなく、「病的老化」を起こす疾患です。骨粗鬆症により骨が脆くなると立っているところからの転倒やそれ以下の軽微な外傷でも骨折を起こしてしまいます。このような骨折は脆弱性骨折と呼ばれ、大腿骨近位部と脊椎に好発します。これらの骨折後には生命予後が悪化してしまうことが示されており、「骨卒中」と呼ばれます。このようなことから骨粗鬆症に対する予防および治療は非常に重要となります。
女性は閉経後に急速に骨量が減少するため、急速な骨量減少者を早期にスクリーニングし骨量のさらなる減少を予防する必要があります。日本における40歳以上の骨粗鬆症の有病率は男性で3.4~12.4%、女性で19.2~26.5%と報告されており、特に女性で注意を要する疾患です。骨粗鬆症で骨折をきたすと身体機能の低下、運動機能障害と内蔵機能障害をきたし、重症では寝たきりに至ってしまうため、骨量が著しく低下している場合は骨量の維持・増加のための治療が必要となります。ここでは骨粗鬆症の原因や危険性の高い人の特徴、また当院における骨粗鬆症診療について説明していきます。
骨の新陳代謝
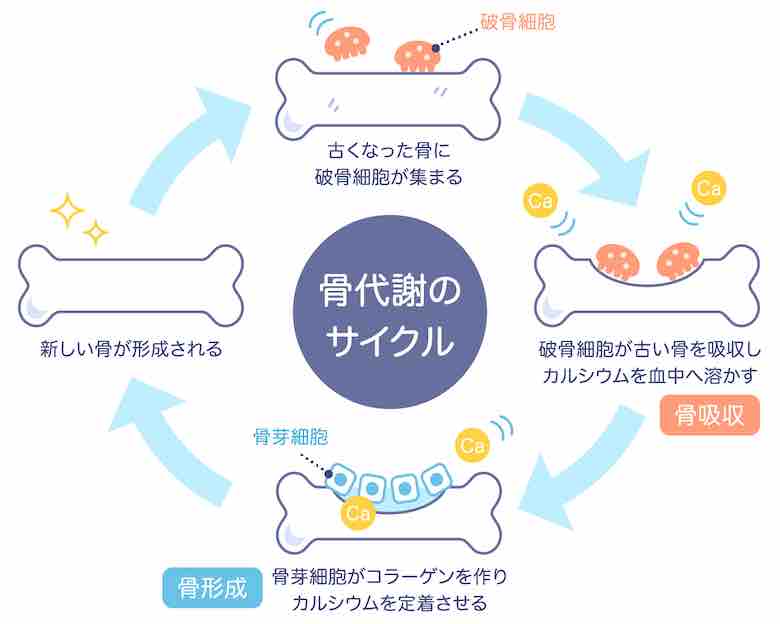
骨は成長期が終了した後も作られては吸収されるというサイクルを繰り返しています。この一連のサイクルは、まず破骨細胞という細胞が分泌する酸により骨が溶解され、吸収されることで始まります。この過程を骨吸収と呼びます。骨吸収後には骨芽細胞という細胞が骨の基になるたんぱく質を産生し、その後カルシウムやリンが沈着して石灰化が生じて新しい骨が作られます。この過程は骨形成と呼びます。これらサイクルは約3か月かけて進行し、古い骨を吸収し新しい骨で補充されるため骨リモデリングと呼ばれます。全骨格の3~6%が常にリモデリングされていて、これにより骨の劣化を修復して強度を保っています。
骨粗鬆症の原因
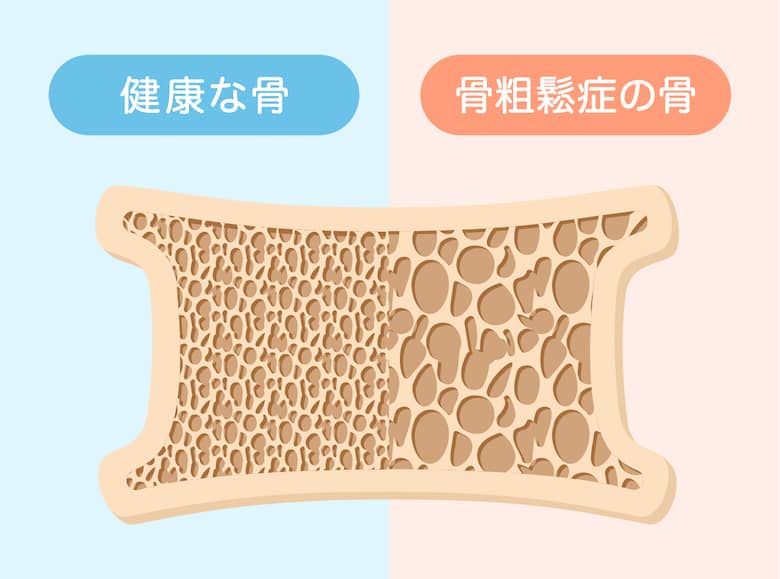
骨粗鬆症は骨強度の低下により骨折を起こしやすくなる疾患です。骨の強度は骨密度と骨質の2つの要因によって規定されます。リモデリングにおける骨吸収と骨形成の量が等しければ骨密度は低下しませんが、骨形成が不足したり、骨吸収が過剰となることで骨密度は低下してしまいます。
骨形成の不足
骨の基となるたんぱく質を合成する骨芽細胞の働きが不足したり、骨の石灰化に必要なカルシウムの不足は骨密度低下の原因となります。ビタミンDは消化管でカルシウムの吸収を促します。そのためカルシウムやビタミンDの不足が骨粗鬆症の原因となります。
- 加齢に伴うカルシウム吸収能の低下
- ビタミンDの作用不足
過剰な骨吸収
骨吸収が異常に活性化してしまい、吸収された骨量を骨形成により十分に補充できない場合も骨密度が低下します。加齢や生活習慣病により酸化ストレスが増大すると骨吸収が強まります。また女性ホルモンであるエストロゲンは破骨細胞を抑制する作用があります。そのため閉経後にはエストロゲンが減少し骨吸収が過剰となることで、急激な骨密度の低下を起こすことがあります。
- 加齢や生活習慣病による酸化ストレス
- 閉経によるエストロゲンの減少
骨質の劣化
骨の強度は骨密度と骨質の2つの要素により規定されます。骨質は文字通り骨の質です。骨の基となるコラーゲンなどのタンパク質が劣化したり石灰化の程度が少なくなることにより低下します。加齢や生活習慣病により高まる酸化ストレスは骨コラーゲンの異常を起こし、その結果として骨強度が低下します。
- 加齢、閉経、生活習慣病により高まる酸化ストレス
- ビタミンDやビタミンKの不足
- 血中ホモシステイン高値
このように骨粗鬆症は多様な要因によりもたらされるため、一人一人にきめ細やかな骨折リスク評価が必要となります。
骨粗鬆症の予後
骨粗鬆症は骨折を引き起こす最大の危険因子です。骨折により寝たきりとなってしまったり、施設へ入所せざるをえなくなったりと生活の機能および生活の質を低下させます。また骨折の有無に関わらず死亡リスクを上昇させる危険な疾患であることも報告されています。
骨粗鬆症の予防・治療による骨折の予防は現在の生活を守ることのみならず、死亡リスクの低減にもつながることが期待できます。
脆弱性骨折
骨粗鬆症になると骨密度の減少や骨質の劣化により骨が脆くなり、わずかな外力でも骨折を起こしてしまいます。立った姿勢からの転倒か、それ以下の外力による骨折を脆弱性骨折と呼びます。骨粗鬆症による脆弱性骨折は脊椎、大腿骨、下腿骨、橈骨、上腕骨、肋骨などに起こりやすいです。
椎体骨折
最も頻度の高い骨粗鬆症による脆弱性骨折は脊椎に生じる椎体骨折です。日本人の70代の方では25%、80歳以上の方では43%が椎体骨折を有することが報告されています。しかも半数以上の方が複数個の骨折を起こしています。ただし腰や背中の急な痛みのように症状がはっきりとしている椎体骨折の頻度は1/3程度です。2/3の椎体骨折は痛みなどの症状を認めずに、レントゲンなどの検査により判定されます。この場合も椎体の変形が残存して背中が丸まり(後弯)、立位を保持するために腰背筋への負担が大きくなり、慢性的な腰背痛の原因となります。
椎体骨折が多発して背中が丸まる(後弯)と腹腔や胸腔の容積を小さくし、消化器機能障害や呼吸器機能障害などの内臓機能不全を誘発することがあります。
大腿骨近位部骨折
70歳以上になると大腿骨近位部骨折のリスクが急激に上昇します。そして大腿骨の骨折は寝たきりに結びつき、骨粗鬆症による脆弱性骨折の中でも最も生命予後を悪化させます。大腿骨近位部骨折後1年の死亡リスクは非骨折者と比較すると男性で3.7倍、女性で2.9倍に高まることが報告されています。また大腿骨近位部骨折後の10年生存率は26%であり、最も予防しなければならない脆弱性骨折の1つです。
骨粗鬆症の注意が必要な方
- 65歳以上の女性、70歳以上の男性の方
- 体重が70kg未満の女性の方
- 痩せている方、最近体重が減少した方
- 20代の頃から2cm以上、身長が低下した方
- 喫煙をする方
- 飲酒される方
- ステロイド薬の服用をしている方
- 糖尿病の方
- 甲状腺機能亢進症の方
- 腎機能障害の方
- 両親が大腿骨近位部骨折を患った方
- 関節リウマチの方
骨粗鬆症の治療
骨粗鬆症治療の最大の目的は骨折を予防することで、中でも生活に大きな影響を及ぼし寝たきりにもつながる大腿骨と脊椎椎体の骨折の予防が中心となります。治療には食事療法、運動療法、薬物療法に加えて転倒予防があり、骨折の予防という目的の達成のためには薬物療法が中心となります。
骨粗鬆症の原因の項のとおり骨粗鬆症を発病する原因(病態)は複数あります。また骨量の低下する部位は年齢(病期)によって異なり、そのため骨折を起こしやすい部位も年齢により異なります。骨粗鬆症の病態と病期を評価し、薬剤の副作用などを考慮の上で一人ひとりに最適な薬物療法を行います。
薬物治療を行う際には腎臓の機能障害の有無や歯科治療の必要性の有無により、使用できる薬剤や使用量が異なります。
食事療法
骨の重要な構成栄養素であるカルシウムは、骨粗鬆症の予防と治療において欠かすことのできない栄養素です。ただし骨の健康にかかわる栄養素は多く、カルシウムのみが重要なわけではありません。したがってカルシウム摂取量を増やすことは骨粗鬆症の予防と治療に有効ですが、栄養素全体をバランスよく摂取することが重要です。食事として摂取したカルシウムを消化管で吸収する際には、ビタミンDの働きが重要となります。また骨粗鬆症の予防と治療のためにはビタミンKやマグネシウム、ビタミンB6、ビタミンB12、葉酸の摂取も重要となります。
- カルシウムを多く含む食品:牛乳、乳製品、小魚、緑黄色野菜、大豆・大豆製品
- ビタミンDを多く含む食品:魚類、きのこ類
- ビタミンKを多く含む食品:納豆、緑黄色野菜
- 果物と野菜
- タンパク質:肉、魚、卵、豆、牛乳・乳製品
運動療法
運動により骨密度が上昇することが複数の研究から報告されています。これらの研究では運動療法としてウォーキングやバランス訓練、筋力訓練、太極拳などが取り入れられています。運動療法は骨密度上昇とともに転倒のリスクを低下させる効果があり、骨粗鬆症の治療および骨折の予防に有用です。
薬物療法
骨の構成成分であるカルシウムの摂取量が不足すると骨量が減少します。そのためカルシウム摂取不足の場合にはカルシウム薬による効果が期待できます。
ただカルシウムは摂取しすぎると便秘を起こしやすいので摂取量には注意が必要です。また一定の見解は得られていませんが、過去の報告からカルシウムサプリメントにより心血管障害の副作用の報告があるため、サプリや薬による多すぎるカルシウムの摂取には注意が必要です。食事からの摂取においては心血管障害のリスクはないとされています。
カルシウム薬の骨密度上昇の効果や骨折の抑制効果はわずかであり、単剤で使用することは少ないです。基本的には他の薬剤と併用して服用いただきます。
ビタミンDは小腸からのカルシウム吸収を促進し、また体内のカルシウムを調節するうえで重要な副甲状腺や骨の新陳代謝に働きかけることで骨密度を上昇させ、骨折を抑制します。
またビタミンDは筋肉の萎縮を抑え、体幹の揺れを減少させる効果が報告されています。これにより脆弱性骨折の原因となる転倒を予防する効果も報告されています。
ビスホスホネートは骨に取り込まれ、その後に骨吸収を起こす破骨細胞に取り込まれます。ビスホスホネートを取り込んだ破骨細胞は自然死を起こし、その結果として骨吸収が抑制されます。骨吸収が低下するため、骨量の低下が抑制されます。骨密度の上昇と骨折の予防効果が示されています。
週に1度、もしくは月に1度内服する薬です。内服が難しい場合は静脈内注射による治療を行うことが可能です。消化管からの吸収率が低いため、内服の際に以下の点を遵守いただかないと効果が低下してしまいます。
- 起床時、空腹のまま内服する
- 内服後30分は水以外の飲食物を摂取しない
- コップ1杯(約180mL)の水道水で内服する、吸収率が低下するためミネラルウォーターや水以外の飲料水は使用しない
- 薬を噛まない、口の中で溶かさない
- 内服後30分は横にならず、座位または立位で過ごす
ビスホスホネート薬では初回の服用後に筋肉痛や関節痛と発熱によるインフルエンザのような症状の副作用が出ることがあります。基本的には早期に改善し、2回目以降の内服時に再発することは少ないです。また胃部不快感や便秘などの消化器の副作用を認めることがあります。
稀ですが、顎骨壊死の副作用を認めることがあります。額骨壊死の危険性が高まる危険因子として以下の項目が報告されています。また顎骨壊死は抜歯などの侵襲的な歯科治療後に起こることが多いため、開始時に歯科治療の必要性に関して確認させていただきます。顎骨壊死では口の中が痛んだり、歯茎に白色のものが出てくるなどの症状を認めます。以下の症状を認める場合は早急にご相談ください。
- 飲酒・喫煙
- 糖尿病
- ステロイド薬内服
- 肥満
- 抗がん剤治療
- 口腔内衛生不良
- 口の中の痛み
- 歯茎に白色のものが出てきた
- あごが腫れてきた
- 歯がぐらつく、自然に抜ける
選択的エストロゲン受容体モジュレーター(SERM)は閉経後女性の骨粗鬆症の原因であるエストロゲン減少に対して、エストロゲンの作用を補填して骨粗鬆症を治療する薬です。通常のエストロゲンは骨粗鬆症や高脂血症に対しては好ましい作用を示す一方で、乳癌や子宮体癌のリスクが上昇させてしまいます。SERMは骨粗鬆症や高脂血症に対してはエストロゲンのように作用し、乳房組織と子宮内膜組織に対する好ましくない作用は示さないという特徴を持っています。骨密度の上昇効果と骨折の予防効果があり、腰痛の改善効果も示されています。
カルシトニン薬は破骨細胞の機能を低下させるように働きかけ、骨吸収を抑制する薬剤です。骨密度を上昇させ、骨折を抑制する効果が複数の試験で証明されています。また鎮痛作用があり、骨折発生直後の疼痛緩和に対して最初に使用される薬物の一つです。
ヒトの副甲状腺ホルモンの作用を有し、週に1回もしくは2回皮下注射で投与する薬剤です。他の骨粗鬆症薬と比較し高額ですが、骨密度の上昇効果と骨折の抑制効果の大きいことが示されています。そのため骨粗鬆症の方の中でも特に骨折の危険性の高い方、すでに骨折を起こしてしまった方が使用する薬剤です。
悪心・嘔吐、腹部不快感などの消化器症状と頭痛の副作用が出ることがあります。副作用が認められた場合は、休薬もしくは中止することがあります。
当院における骨粗鬆症診療
問診
「骨粗鬆症の危険性の高さ」と「原発性骨粗鬆症以外の骨密度低下を引き起こす疾患」の評価のために以下のような項目について教えていただきます。また薬物治療に際しては歯科治療の状況について教えていただきます。
- これまで患った病気や手術について
- これまでの骨折の有無について
- 喫煙をしているか
- 飲酒をしているか
- 運動習慣について
- 内服している薬について
- 歯科治療の状況について
診察
骨粗鬆症による脆弱性骨折の有無や神経の障害の有無などについて診察をさせていただきます。
検査
骨粗鬆症の診断に必要な胸椎・腰椎のレントゲン検査と骨密度の測定、続発性骨粗鬆症の原因となる疾患の精査のための血液検査などを実施します。
治療
現在の年齢と骨密度、骨折の既往の有無、治療中の病気、歯科治療の必要性、骨折の危険性の高さなどから最適な治療薬を選択し、治療を開始します。
経過観察
治療効果の確認と副作用の早期発見のため外来に通院していただき経過を診させていただきます。
当院では日本脳神経外科学会専門医/指導医である院長が診断・治療を行っております。お気軽に相談いただけるクリニックですので、いつでもいらしてください。